Як зазначає редакція Kirovograd, остеохондроз — одне з найпоширеніших захворювань опорно-рухового апарату, яке зачіпає не лише літніх людей, а й активну молодь. Основна проблема — у поступовому й майже непомітному початку. З часом біль у спині перетворюється з рідкісного епізоду на щоденну реальність. І чим довше ігнорувати симптоми, тим складніше повернути повноцінну рухливість. У цій статті розглянемо всі ключові аспекти: від причин та ознак до ефективного лікування та профілактики.
Що таке остеохондроз і чому він виникає
Остеохондроз — це дегенеративне ураження міжхребцевих дисків і прилеглих структур. З віком або під впливом зовнішніх факторів хрящова тканина зневоднюється, стискається і втрачає амортизаційні властивості. Це призводить до тертя хребців, обмеження рухливості й защемлення нервів.
Часто причина криється у малорухомому способі життя. Тривале сидіння, особливо в неправильній позі, створює надмірне навантаження на певні ділянки хребта. Додатковими факторами є ожиріння, неправильне харчування, травми спини, генетична схильність і хронічні запалення.
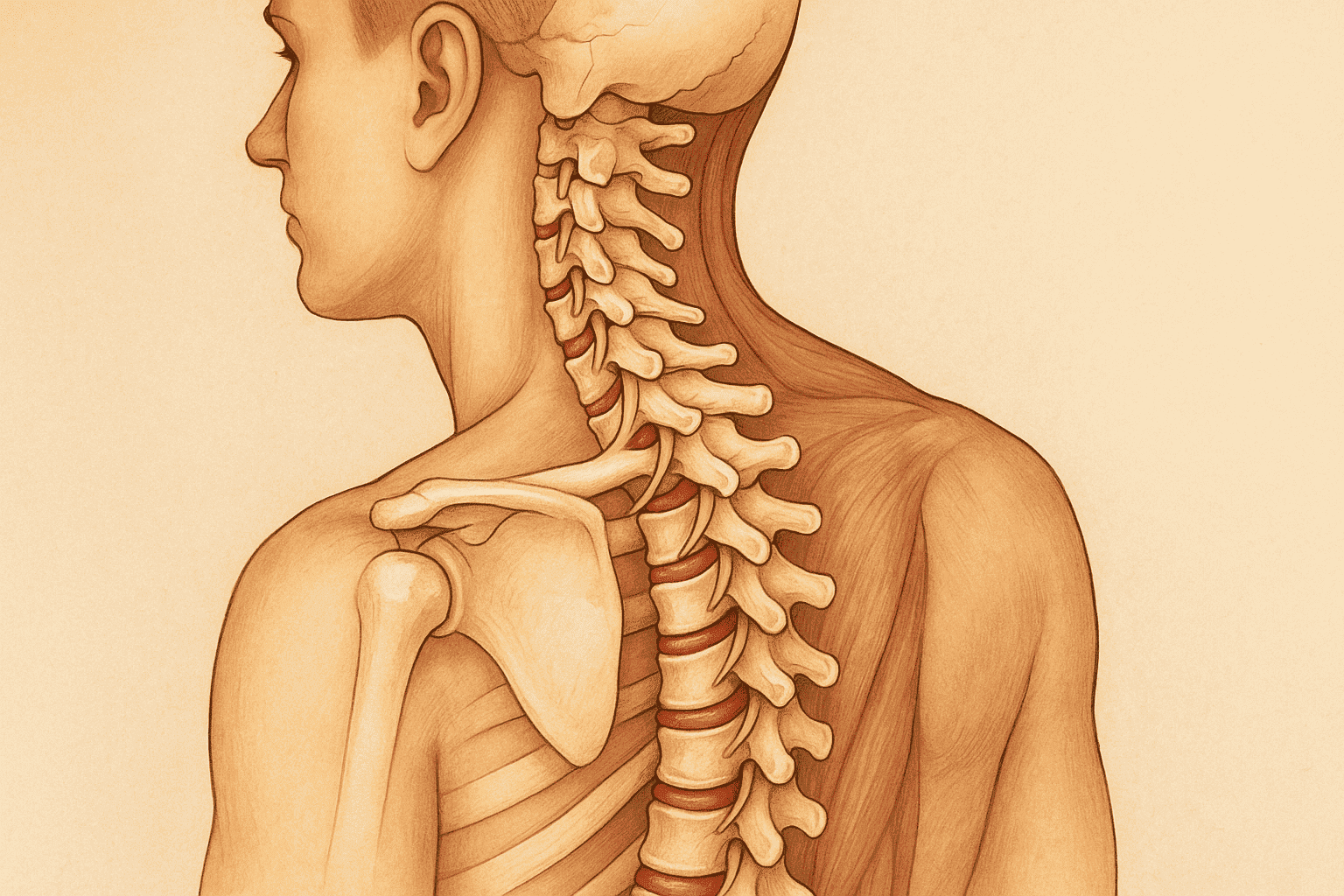
Також варто враховувати, що остеохондроз — це не завжди питання віку. Навіть у підлітків діагностують початкові стадії хвороби. Найбільш поширені локалізації — шийний, грудний і поперековий відділи.
Хребет — складна система, яка щодня працює під навантаженням. Без належного догляду вона зношується швидше.
Організм подає сигнали про проблему — важливо вміти їх розпізнати вчасно.
Різновиди остеохондрозу за локалізацією
Шийний остеохондроз найчастіше проявляється головним болем, запамороченням та болем у плечах. Поперековий — це біль у нижній частині спини, який може віддавати у ногу. Грудний остеохондроз часто маскується під проблеми з серцем або диханням.
Ознаки та симптоми остеохондрозу
Перші симптоми остеохондрозу легко сплутати з перевтомою або незначним розтягненням. Але варто звернути увагу, якщо біль повторюється регулярно. Найбільш типовим проявом є тупий або стріляючий біль у спині.
Інші часті симптоми — оніміння пальців, слабкість у м’язах, обмеження рухів, “мурашки” по тілу. У разі защемлення нервів біль може бути різким і нестерпним, аж до втрати чутливості.
Особливо небезпечні симптоми шийного остеохондрозу: порушення зору, дзвін у вухах, запаморочення. Вони свідчать про порушення кровопостачання головного мозку.
При грудному типі хворі часто скаржаться на біль у грудях, який посилюється при диханні, імітуючи серцевий напад.
Тривала відсутність лікування призводить до розвитку міжхребцевих гриж, що загрожує хірургічним втручанням.
Характер болю та його вплив на якість життя
Біль при остеохондрозі може мати нападоподібний або хронічний характер. Важливо відрізняти його від болю при інших хворобах — наприклад, ішемії чи радикуліту. Тривалий біль погіршує сон, провокує тривожність і знижує працездатність.
Діагностика: як виявити остеохондроз точно
Діагноз остеохондрозу встановлюється на основі симптомів та додаткових обстежень. Першим етапом є консультація невролога або ортопеда. Він проводить фізикальне обстеження, оцінює рухливість і зону болю.
Найточніший метод — магнітно-резонансна томографія (МРТ). Вона дозволяє побачити стан міжхребцевих дисків, наявність протрузій чи гриж. Також використовують комп’ютерну томографію (КТ), рентген і електроміографію.
Іноді лікарі призначають лабораторні аналізи, щоб виключити інші захворювання — наприклад, ревматоїдний артрит або інфекційні процеси.
Діагностика дозволяє не лише встановити стадію хвороби, а й оцінити, наскільки серйозно уражені нервові корінці та судини.
Чим раніше розпочато обстеження — тим ефективніше можна зупинити прогрес хвороби.
Які аналізи та обстеження варто зробити
Рентген дає загальне уявлення про зміни у хребцях, але МРТ показує структуру м’яких тканин. Електроміографія виявляє порушення нервової провідності. За потреби призначають УЗД судин шиї або доплерографію.
Лікування остеохондрозу: сучасні підходи
Лікування остеохондрозу повинно бути комплексним і поетапним. Основне завдання — зменшити біль, відновити рухливість і запобігти рецидивам.
На першому етапі застосовуються нестероїдні протизапальні препарати (НПЗП), міорелаксанти, іноді — кортикостероїди. Для поліпшення живлення дисків призначають хондропротектори.
Паралельно застосовуються фізіопроцедури: магнітотерапія, електрофорез, масаж. У багатьох випадках ефективною є лікувальна фізкультура.
На хронічних стадіях часто призначають курси реабілітації, кінезіотерапію, остеопатію, голковколювання. В окремих випадках, коли є грижа чи компресія нервів, необхідне хірургічне втручання.
Успіх лікування залежить не лише від ліків, а й від способу життя пацієнта.
Роль фізичної терапії та руху
Регулярні вправи зміцнюють м’язовий корсет і покращують кровообіг. Комплекс має бути підібраний індивідуально, з урахуванням відділу ураження. Плавання, йога, пілатес — чудові варіанти для профілактики загострень.
Профілактика остеохондрозу: що варто змінити в житті
Профілактика — найефективніший спосіб уникнути проблем зі спиною. Вона починається з правильної постави та активного способу життя.
Потрібно слідкувати за масою тіла, бо зайва вага створює додаткове навантаження на хребет. Варто чергувати сидіння з рухом, кожні 30 хвилин вставати й розминатися.
Сон також відіграє важливу роль: необхідно обирати ортопедичний матрац і подушку. Не менш важливе значення має харчування — потрібно споживати більше білків, кальцію, вітамінів групи B.
Також варто уникати важких фізичних навантажень, неправильного піднімання вантажів, переохолодження.
Навіть 15 хвилин руху щодня значно зменшують ризик остеохондрозу.
Корисні звички для здоров’я хребта
Почніть день із зарядки, підтримуйте гнучкість за допомогою розтяжок, тримайте спину рівною за комп’ютером. Уникайте різких рухів і нахилів. Навчіться розслабляти м’язи після напруженого дня.
Хто перебуває в зоні ризику
До групи ризику входять насамперед офісні працівники, водії, спортсмени, вантажники, а також ті, хто має родинну схильність.
Жінки після 40 років часто мають остеопенічні зміни, які підвищують ризик остеохондрозу. Підлітки в період росту також уразливі, якщо ведуть сидячий спосіб життя.
Також небезпечні хронічні стреси, які спричиняють м’язові затиски, що згодом впливають на хребет. Люди з порушенням обміну речовин або хронічними захворюваннями суглобів також мають вищий ризик.
Професійні спортсмени можуть постраждати через постійне перевантаження спини, особливо в силових дисциплінах.
Своєчасна профілактика та регулярне обстеження — єдиний спосіб мінімізувати ризики.
Як запобігти захворюванню у групах ризику
Професійні рекомендації: використовуйте ергономічні крісла, носіть ортопедичне взуття, робіть регулярні перерви під час роботи. Раз на рік проходьте МРТ або УЗД хребта, особливо якщо є симптоми.
Вам може бути цікаво дізнатися про болі в колінах, що не проходять навіть після відпочинку: народні засоби для полегшення






Коментувати